Condromalacia Rotuliana
Si no se trata, el dolor anterior de rodilla puede cronificarse y generar artrosis. Con un buen tratamiento de fisioterapia, se consigue la resolución en la mayoría de los casos
¿Qué es?
El síndrome de dolor femoropatelar se define como dolor alrededor o detrás de la rótula que se agrava por actividades que cargan o comprimen la articulación femororrotuliana, cómo ponerse en cuclillas, subir y bajar escaleras, saltar y correr. Suele afectar a la rótula, el retináculo y los tejidos blandos adyacentes, después de excluir la patología intraarticular de la rodilla. Incluye afecciones anteriormente denominadas condromalacia rotuliana y rodilla de corredor. La afección es de origen multifactorial y se han determinado diversos factores biomecánicos que pueden predisponer a sufrir este dolor. A largo plazo el síndrome de dolor femoropatelar puede generar artrosis.
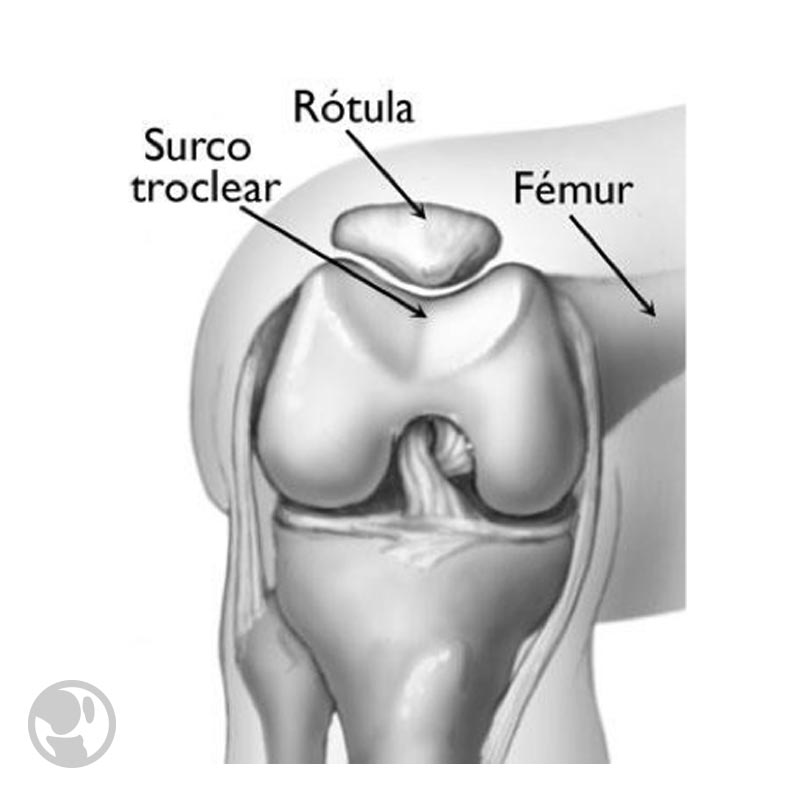
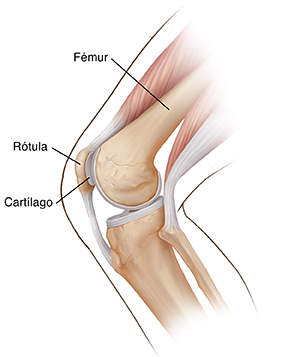
Factores de riesgo
Los factores de riesgo que se han relacionado con el dolor femoropatelar son:
La mala alineación de la rótula, exceso de báscula lateral de la rótula, la debilidad de los músculos de las extremidades inferiores (especialmente del cuádriceps, abductores de la cadera y rotadores externos), activación retardada del vasto medial del cuádriceps, acortamiento de la musculatura extremidades inferiores (isquiotibiales, cuádriceps, gastrocnemio, sóleo, retináculo lateral de la rótula (usando la prueba de inclinación de la rótula) y la banda iliotibial, y alteración biomecánica del pie (normalmente sobrepronación es decir, pie plano).

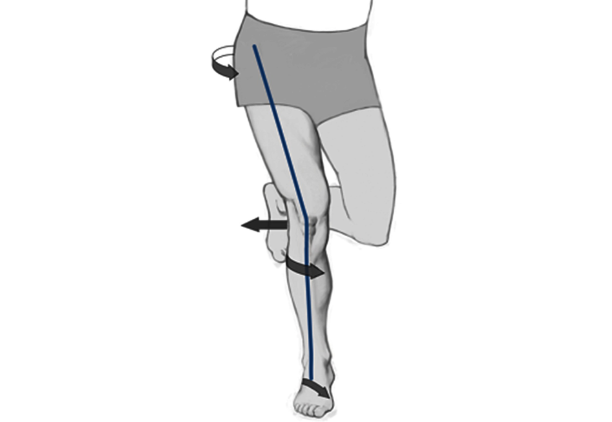
Diagnóstico clínico
El fisioterapeuta usará distintas pruebas manuales específicas para valorar la existencia de dolor patelar. Además, explorará el comportamiento dinámico de la rodilla mediante test específicos en movimiento: se valora si hay valgo dinámico, pronación anormal del pie y posición alterada de la rótula, vistas de lado y de frente.
Otras pruebas serían la reproducción del dolor retropatelar o peripatelar durante la posición de sentadilla. También la presentación de síntomas en actividades que consisten en mantener la rodilla en una posición flexionada, como subir o bajar escaleras y sedestación prolongada.
Los hallazgos que se encuentren en las pruebas de imagen (RNM, RX) se deben correlacionar siempre con los signos y síntomas del paciente.
Biomecánica: entiende el porqué
En extensión completa la rótula descansa lateralmente. En esta posición la carga rotuliana es nula y aumenta progresivamente con la flexión. La porción distal de la rótula se articula con la tróclea en la parte superior.
En los primeros grados de flexión, de 0 a 30º el elemento estabilizador pasivo más importante es el ligamento patelofemoral medial, Tiene su inserción en el borde medial de la rótula, junto con el ligamento patelomeniscal y patelotibial. El músculo vasto interno (fibras oblicuas) es el estabilizador activo.
A partir de los 30 º de flexión la tróclea femoral (el surco) actúa como estabilizador estático, gracias a su altura e inclinación, es un contrafuerte que evita la subluxación lateral y permite que la rótula permanezca centrada durante la función normal de la rodilla (0 – 15º de flexo – extensión) dando estabilidad. A medida que la rodilla se flexiona se da una medialización de la rótula acompañada de una báscula interna de entre 0 y 45º.
De 0 a 90º el contacto articular se realiza con el polo inferior de la rótula en contacto con el margen externo patelar sin contacto interno.
A medida que la rodilla se flexiona, el área de contacto de la rótula se mueve hacia arriba, a 90º, la porción superior de la rótula está en contacto con la tróclea.
A partir de 90º el tendón cuadricipital inicia su contacto con la tróclea femoral. En este rango 90º, todas las áreas de la faceta lateral y medial de la rótula están en contacto con el fémur.
Las mayores fuerzas de compresión ocurren en posiciones de 60º a 90º.
A > 90º el área de contacto disminuye ligeramente solo los bordes lateral y medial de las facetas rotulianas están en contacto con el fémur.
En 135º de flexión la rótula abandona las facetas articulares y se desplaza hacia los cóndilos femorales quedando el contacto a expensas del tendón del cuádriceps. Al mismo tiempo se produce un fenómeno de báscula por el cual la zona de contacto pasa a ser la cara interna y toma contacto con el cóndilo femoral interno. En ángulos de flexión elevados, el tendón del cuádriceps contacta con el fémur y el área de contacto tendofemoral es el 75% del área de contacto patelofemoral a 120º.
Tratamiento
El objetivo del tratamiento es abordar los factores encontrados que contribuyen a los síntomas y restablecer el equilibrio dinámico, la biomecánica y la alineación correcta. El tratamiento conservador debería ser el abordaje de elección inicialmente durante 3 a 6 meses. El fracaso del tratamiento conservador puede hacer necesario el tratamiento quirúrgico.
De entre todos los abordajes, los estudios indican que el tratamiento con mayor evidencia científica es el ejercicio terapéutico. Otras intervenciones a considerar en combinación con el ejercicio terapéutico incluyen ortesis de pie (plantillas), vendaje rotuliano, movilizaciones rotulianas y estiramiento de las extremidades inferiores.
El plan de ejercicio debería basarse en un programa de fortalecimiento de la musculatura de rodilla (del cuádriceps, especialmente del vasto medial) y de la musculatura estabilizadora de cadera (especialmente abductores y rotadores externos). Por otra parte se tendría que optimizar el funcionamiento del tobillo con ejercicios de movilidad y de estabilidad para mantener la posición correcta del arco plantar. En pacientes con una pronación excesiva (pie plano) se podría considerar el uso de plantillas.
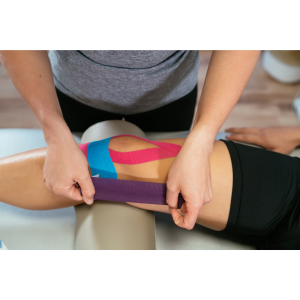
En los pacientes con «desplazamiento incorrecto» de la rótula para estabilizarla se podría recomendar el vendaje rotuliano que tiene como objetivo controlar la inclinación, el deslizamiento y/o el giro de la rótula, conduciendo a una distribución más amplia de las fuerzas.
No se ha encontrado que la crioterapia, el ultrasonido, la fonoforesis, la iontoforesis, la estimulación eléctrica neuromuscular, para el control del dolor tengan un beneficio significativo. Tampoco se han demostrado beneficios de la terapia de punción seca.
Tratamiento quirúrgico
Se puede considerar el tratamiento quirúrgico cuando hay una lesión claramente identificable o corregible y si el paciente no muestra mejoría después de una adherencia estricta a la terapia conservadora durante más de 6 meses. Por lo general, se sigue un tratamiento personalizado según las necesidades individuales de cada paciente, lo que, junto con la selección del paciente, es importante para garantizar un resultado exitoso con complicaciones mínimas. Para considerar la cirugía, debe estar presente uno de los siguientes hallazgos documentados además del fracaso del tratamiento conservador: desalineación (ángulo Q anormal o distancia TT-TG aumentada), retináculo lateral rígido (inclinación/traslación de la rótula) o lesiones del cartílago articular.
La artroscopia se utiliza antes de los procedimientos definitivos para localizar y cuantificar lesiones condrales (de cartílago), aislar y desbridar colgajos condrales (del cartílago), identificar y resecar la plica y descartar otras patologías intraarticulares. La liberación lateral está indicada para el retináculo lateral verdaderamente tenso y sintomático (síndrome de compresión patelar lateral). Si bien es técnicamente simple, gradualmente ha perdido aceptación como procedimiento aislado ya que no produce efectos duraderos. La realineación del tubérculo tibial es un procedimiento más favorecido en pacientes con esqueleto maduro para descargar la articulación PF lateral y existen diferentes técnicas. Para un asesoramiento del método quirúrgico más adecuado en tu caso contacta con el médico especialista.
Bibliografía
- Kasitinon D, Li WX, Wang EXS, Fredericson M. Physical Examination and Patellofemoral Pain Syndrome: an Updated Review. Curr Rev Musculoskelet Med. 2021 Dec;14(6):406-412.
- Bump JM, Lewis L. Patellofemoral Syndrome. [Updated 2022 Feb 18]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK557657/
- Alice J. S. Fox, B.Med.Sc., M.Sc. 1 Florian Wanivenhaus, M.D. 1 Scott A. Rodeo, M.D. 2. The Basic Science of the Patella: Structure, Composition, and Function. J Knee Surg 2012;25:127–142.
- Gulati A, McElrath C, Wadhwa V, Shah JP, Chhabra A. Current clinical, radiological and treatment perspectives of patellofemoral pain syndrome. Br J Radiol. 2018 Jun;91(1086):20170456
- Richard W. Willy, Lisa T. Hoglund, Christian J. Barton, Lori A. Bolgla, David A. Scalzitti, David S. Logerstedt, et al. Patellofemoral pain. Clinical Practice Guideline. Journal of Orthopaedic & Sports Physical Therapy 2019; 49:9

