Fascitis plantar
La fascitis plantar es la causa más común de dolor en el talón en adultos. Aún así, aproximadamente el 90 % de los pacientes pueden curarse sin cirugía gracias a un buen enfoque terapéutico
El pie
El pie está formado por un conjunto de huesos que trabajan como un engranaje. Es un elemento de amortiguación, con la resistencia suficiente para propulsarnos pero con la elasticidad adecuada para que se realice el movimiento. Así que debe mantener un equilibrio estático y dinámico. La alteración de una de sus partes producirá una reacción directa en esa zona y a la vez una compensación a distancia. Por tanto, debemos tener en cuenta todas las piezas.
El/la fisioterapeuta será el/la profesional encargado/a de realizar el estudio biomecánico clave para ver la relación que existe entre los diversos procesos patológicos de la extremidad inferior.
¿Qué es la fascia plantar?
La fascia plantar es una banda de tejido elástico (fascia) que se origina en la tuberosidad postero medial del calcáneo (hueso del talón) y se inserta en la cabeza de cada metatarsiano para formar el arco longitudinal del pie. La fasciopatía plantar es generada por un uso excesivo del sistema implicando dolor y cambios estructurales en la inserción proximal de la fascia plantar. Actualmente se ha visto que es más común encontrar engrosamiento y tejido degenerativo que cambios inflamatorios.
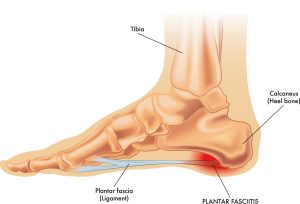
Prevalencia
La fasciopatía plantar es la causa más común de dolor en el talón en adultos, con una incidencia a lo largo de la vida de alrededor del 10 % y una mayor incidencia en mujeres de 40 a 60 años de edad.
La fascitis plantar se asocia con una variedad de deportes, pero se notifica principalmente en actividades recreativas y corredores de élite (incidencia del 5% al 10%).
Factores de riesgo
FACTORES INTRÍNSECOS (anatomía/biomecánica
Índice de masa corporal >27 kg/m2 |
Correr de forma excesiva |
Excesiva tensión de la musculatura intrínseca del pie y de los gemelos |
Ocupaciones que requieren estar de pie o caminar mucho tiempo |
Pie cavo (arco alto) |
Pie plano (arco bajo) |
Dorsiflexión de tobillo reducida |
Estilo de vida sedentario |
Alteración de la alineación de la pierna |
Fuerza y resistencia muscular |
FACTORES EXTRÍNSECOS (estilo de vida)
Tiempo de pie |
Ejercicio |
Calzado |
Superficie del suelo |

Síntomas
Los síntomas habituales son: dolor punzante no irradiado, a primera hora de la mañana o tras el reposo, localizado en la superficie medio-plantar del pie. El dolor empeora al final del día y con la deambulación prolongada. Durante la exploración el fisioterapeuta encontrará sensibilidad a la palpación de la inserción de la fascia plantar proximal en el calcáneo anteromedial.
El paciente puede haber tenido un aumento reciente en la actividad de carga de peso.
Pruebas diagnósticas
La ecografía es la herramienta más adecuada. Permite un diagnóstico razonable y económico para pacientes con dolor que persiste más de 3 meses a pesar del tratamiento
Pronóstico
Con el tratamiento adecuado, el 80% de los pacientes con fascitis plantar mejoran en 12 meses.
Diagnóstico diferencial
Si los síntomas no concuerdan con la descripción anterior se tiene que valorar la existencia de otra patología, por eso es muy importante el diagnóstico diferencial.
Etiología | Síntomas |
Causas neurológicas | |
Neuritis de Baxter | Quemazón en zona medial del talón |
Atrapamiento del nervio calcáneo medial | Quemazón en la parte inferior medial del calcáneo |
Síndrome del túnel del tarso | Hormigueo en la planta del pie |
Causas esqueléticas | |
Fractura aguda de calcáneo | Incapacidad de cargar peso secundaria a un traumatismo |
Tumor de hueso | Dolor profundo en el hueso, dolor nocturno |
Apofisitis del calcáneo (enfermedad grave) | Dolor en el talón en niñas entre 8 y 13 años o chicos entre 10 y 15 años |
Fractura del calcáneo por estrés | Dolor de talón de inicio progresivo secundario a cargas repetitivas |
Espondiloartropatías | Dolor en el talón en la inserción del tendón de aquiles. |
Causas del tejido blando | |
Tendinopatía aquilea | Dolor en tendón de aquiles |
Contusión en grasa del talón | Dolor centralizado en el talón |
Tenosinovitis del flexor largo del dedo gordo | Dolor con la flexión contra resistida del dedo gordo |
Rotura de la fascia plantar | Crujido seguido de un dolor de inicio repentino |
Fibroma plantar | Nódulo en la superficie plantar a nivel medial |
Tendinitis del tibial posterior | Dolor con la inversión contra resistida |
Bursitis retrocalcánea | Inflamación y dolor en la zona posterior del calcáneo. |
Trojian T, Tucker AK. Plantar Fasciitis. Am Fam Physician. 2019 Jun 15; 99(12): 744-750
Tratamiento
Aproximadamente el 90 % de los pacientes pueden tratarse con éxito sin cirugía.
Es importante acudir a un buen profesional fisioterapeuta para que haga una buena valoración, determine los factores de riesgo y proponga el tratamiento adecuado. Los tratamientos conservadores con mejores resultados son:
Ortesis (plantillas) y férulas: tratamientos mecánicos que modifican la carga de la fascia plantar se utilizan ampliamente para el tratamiento. Se han estudiado ortesis de pie destinadas a disminuir la pronación (pie plano) y descargar la inserción proximal de la fascia. Un estudio que comparó las plantillas de calzado de venta libre con plantillas de calzado personalizadas no encontró diferencias significativas en el alivio del dolor entre los dos grupos a los 12 meses de seguimiento.
Inyecciones: Una o más inyecciones de cortisona y anestésicos locales pueden resultar en respuestas variables y diferencias en la duración del alivio. Las inyecciones repetidas pueden aumentar el riesgo de ruptura de la fascia plantar y atrofia de la almohadilla de grasa. Los ensayos clínicos aleatorizados demostraron evidencia de baja calidad de efectos positivos moderados a corto plazo de las inyecciones de cortisona en comparación con un placebo, pero por lo general no duraron más de 1 mes. Otras terapias de inyección que también han demostrado tener beneficios variables y a corto plazo incluyen dextrosa hiperosmolar, toxina botulínica A y sangre autóloga.
Plasma rico en plaquetas (PRP): una revisión sistemática reciente de la literatura publicada sobre estudios que comparan las inyecciones de PRP y las inyecciones de corticosteroides para la FP muestra que las inyecciones de PRP se asociaron con una mejora del dolor y la función a los 3 meses de seguimiento en comparación con las inyecciones de corticosteroides.
Terapia de ondas de choque extracorpóreas (OC): algunos estudios clínicos de buena calidad han demostrado que las OC son eficaces en el tratamiento de fascitis. En un metanálisis reciente sobre la eficacia de las diferentes variantes de ondas de choque, que las ondas de choque focalizadas mejoran el dolor, pero no se sacan conclusiones firmes sobre otro tipo de ondas de choque como la onda de choque radial.
Ejercicios de fortalecimiento La atrofia de los músculos intrínsecos del pie se ha asociado con síntomas de fascitis en corredores al desestabilizar el arco longitudinal medial. En un ensayo clínico aleatorizado, 83 pacientes con FP fueron asignados a una de tres opciones de tratamiento: músculos del pie; músculos abductores y rotadores laterales de la cadera; y estiramiento, durante un período de 8 semanas. Los tres protocolos condujeron a mejoras a las 8 semanas de seguimiento en el dolor y la función.
Ejercicios de estiramiento Existe evidencia de que el aumento de la tensión de la fascia plantar se asocia con un aumento de la tensión en el tendón de aquiles. Los ejercicios de estiramiento de gemelos con carga excéntrica funcionan bien para la fascitis plantar. Un estudio prospectivo, aleatorizado y doble ciego comparó dos regímenes de estiramiento de gemelos para la fascitis plantar y se confirmó que el estiramiento del tendón de Aquiles por sí solo era un tratamiento eficaz.
No esperes en pedir cita, la fisioterapeuta te valorará y te guiará en el tratamiento, con las mejores intervenciones para tu caso.
Tratamiento quirúrgico
Debido a la alta tasa de éxito con el tratamiento conservador, se deben agotar las medidas no quirúrgicas antes de considerar la cirugía. Alrededor del 90 % de los pacientes con fascitis plantar estarán libres de dolor en aproximadamente 12 meses, por lo que no se debe considerar la cirugía hasta que hayan transcurrido 12 meses. Una técnica bastante usada es la combinación de liberación abierta de la fascia plantar combinada con la liberación de la primera rama del nervio plantar lateral. Pero en los últimos 10 años, existe una tendencia creciente hacia el uso de la liberación del gemelo como un procedimiento aislado para tratar la fascia plantar recalcitrante. Acude siempre a un médico especializado para que valore tu caso y determine la mejor intervención para ti.
Bibliografia
- Plantar fasciopathy: A current concepts review. eCollection 2018; 29;3(8):485-493.
- Adapted with permission from: Goff JD, Crawford R. Diagnosis and treatment of plantar fasciitis. Am Fam Physician. 2011 Sep 15;84(6):676-82
- Trojian T, Tucker AK. Plantar Fasciitis. Am Fam Physician. 2019 Jun 15; 99(12): 744-750

